- Какие анализы показывают онкологию: лабораторная диагностика. Онкологический маршрут: как выявляют рак?
- Анализ мочи
- Факторы риска
- Второй этап лабораторного обследования
- Биохимический анализ
- Тест на свертываемость
- Иммунологические тесты
- Какие программы онкологического скрининга существуют сегодня
- Анализ кала
- Какой анализ крови показывает онкологию
- Покажет ли рак общий анализ крови
- Кому и как часто необходимо проверяться на онкологию?
- Биохимический анализ крови
- Преимущества клиники Sofia
- Хороший плохой скрининг
- Вот несколько примеров рабочих программ скрининга:
- Диагностические методы, применяемые в онкологии
- Лучевые методы
- Эндоскопические методы
- Морфологические методы
- Анализы на свертываемость крови
- Иммунологический анализ крови: онкомаркеры
- Цитологическое исследование
- Инструментальная диагностика
- Первые признаки онкологических заболеваний органов
Какие анализы показывают онкологию: лабораторная диагностика. Онкологический маршрут: как выявляют рак?
Анализ мочи
Рак мочевыделительной системы проявляется кровью в моче. Моча также может содержать кетоновые тела, что указывает на разрушение тканей. Однако эти симптомы сопровождают и заболевания, не связанные с онкологией, например, они свидетельствуют о наличии камней в мочевом пузыре или почках, сахарном диабете.
Для диагностики других видов рака анализ мочи неинформативен. По нему нельзя судить о наличии онкологических заболеваний, но отклонения от нормы свидетельствуют о проблемах со здоровьем. Если отклонения серьезные и подтверждаются результатами других основных анализов, это повод провести специальные анализы для определения рака.
Исключение составляет множественная миелома, при которой в моче определяется специфический белок Бенс-Джонса.
Для исследования собирают утреннюю мочу в стерильную посуду, которую можно приобрести в аптеке. Сначала нужно принять душ.

Факторы риска
Все виды рака возникают в организме под влиянием определенных факторов. Развитие рака во многом зависит от образа жизни. Неправильное питание некачественными продуктами с высоким содержанием канцерогенных веществ вызывает развитие злокачественных опухолей. Чрезмерное употребление алкоголя и курение также является фактором возникновения онкологических заболеваний, как и работа на опасных производствах и предприятиях, где в организме накапливаются токсичные вещества.
На наличие раковых клеток в организме влияет и наследственность. Патологические процессы в клетках могут возникать после их мутации во внутриутробном периоде и в процессе развития организма. Так некоторые виды рака развиваются у новорожденных вместе с разрастанием тканей организма.
Плохая экология и высокий уровень радиации также являются причинами рака.
Второй этап лабораторного обследования

Во время очной консультации врач собирает анамнез пациента, выясняет его жалобы, проводит физикальное обследование, анализирует нормативные параметры состояния здоровья и имеющиеся риски. Только после этого врач может назначить анализы для более детальной оценки работы организма. Список анализов для выявления онкологических заболеваний в организме человека дополняется следующими исследованиями:
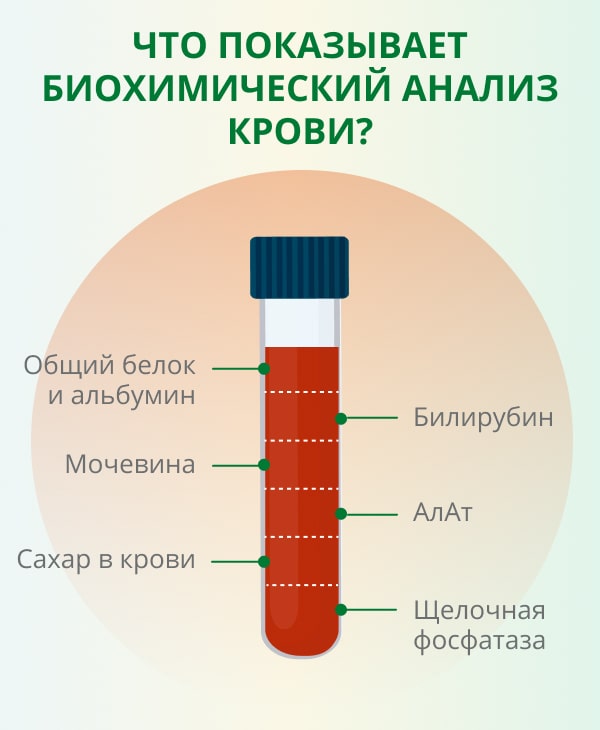
Биохимический анализ
Оценка биохимических маркеров отражает состояние отдельных органолептических систем. В случае отклонений можно сделать предположение о локализации и тяжести перелома, о влиянии патологического процесса на жизненно важные органы. Для ранней диагностики онкологических и других заболеваний оценивают следующие биохимические показатели крови:
- Общий белок. Онкопатология может сопровождаться как значительным снижением, так и повышением показателя.
- Мочевина. Предоставляет информацию о состоянии систем детоксикации и увеличивается в случае нарушения любого рода.
- АСТ, АЛТ, билирубин. Показатели увеличиваются при поражении печени и застое желчи.
- Креатинин Почечный маркер. При онкопатологиях она может повышаться и в результате отравления организма.
- Холестерин. На фоне онкологических заболеваний возможно значительное снижение уровня липопротеидов.
- Глюкоза. При раке он может быть повышен в результате снижения продукции инсулина или, наоборот, снижен из-за его активного использования злокачественными клетками.
- ВСЕ/АСТ. Отражает состояние внутренних органов. При развитии опухоли и повреждении тканей уровни этих ферментов значительно возрастают.
- Щелочная фосфатаза. Маркер состояния костной ткани, печени, яичников и других внутренних органов. Также может быть повышен при раке.
Для анализа сдайте венозную кровь. Забор биоматериала проводят утром натощак (через 8-12 часов голодания). Накануне посещения лаборатории лучше исключить стрессы, серьезные физические нагрузки, принимать лекарства (по назначению лечащего врача).
Тест на свертываемость
Сочетание онкопатологий и склонности к тромбозам подтверждено научными данными. На фоне злокачественного процесса возможно нарушение реологических свойств крови и повышенный риск образования тромбов в крупных и мелких сосудах. Нарушения кровообращения ухудшают течение патологических процессов в организме и требуют своевременной коррекции.
Для изучения свертывающей функции крови проводят коагулограмму. Исследуют кровь из вены, взятую утром, натощак.
Иммунологические тесты
Для диагностики злокачественных опухолей используют анализы на онкомаркеры. Это вещества белковой природы, которые выделяются пораженными клетками или здоровыми рядом с патологическими. Это достаточно специфичные и информативные анализы, показывающие онкологию.
В настоящее время известно более 200 онкомаркеров, которые можно использовать для раннего выявления рака, однако в профилактических целях они используются редко. В основном иммунологические исследования назначают при подозрении на опухоль в том или ином органе, как дополнительный способ подтверждения диагноза. Наиболее популярны тесты на следующие вещества:
- REA, CA 72-4, CA 15-3 (диагностика рака молочной железы);
- СА 125, НЕ-4 (рак яичников);
- PSA – ПСА (рак предстательной железы);
- α-фетопротеин и β-хорионический гонадотропин (диагностика рака яичников и матки, печени);
- SCC (маркер рака шейки матки);
- CEA, SA 72-4, TM-2 (индикаторы опухолей толстой кишки);
- СЕА, СА 72-4, СА 19-9 (маркеры рака желудка);
- СА 19-9, СА 242 (поражения поджелудочной железы).
Для ранней диагностики рака могут быть назначены анализы на несколько онкомаркеров. Результаты оцениваются в сочетании с другими тестами и диагностическими процедурами. Небольшое повышение одного из показателей может быть не связано со злокачественной опухолью. Анализы на онкомаркеры обычно назначает врач по результатам первичного обследования.
Некоторых интересует, можно ли точно определить онкологию с помощью тестирования на онкомаркеры. Даже такие специфические тесты не дают 100% объективной информации. Концентрации онкомаркеров могут повышаться на фоне воспалительных состояний, простудных заболеваний, истощения организма, травм и др.
Обратите внимание на следующее! Как и в случае общеклинических анализов, биохимические и иммунологические исследования должны интерпретироваться специалистом. Отклонения от нормы наблюдаются при многих заболеваниях доброкачественного характера. Однако это не означает, что их не следует принимать. Своевременное выявление переломов способствует ранней диагностике скрытых, но требующих лечения онкологических заболеваний.
Какие программы онкологического скрининга существуют сегодня
Скрининговые программы проводятся только тогда, когда доказана их эффективность и имеются все необходимые ресурсы (оборудование, лаборатории, учреждения для лечения и наблюдения за больными, персонал и т д.) – поэтому на сегодняшний день их в мир.

Анализ кала
Кровь также может содержаться в кале, и увидеть ее визуально практически невозможно. Лабораторный анализ поможет выявить его наличие.
Наличие крови в кале является признаком рака кишечника (чаще всего толстой кишки), но является симптомом многих заболеваний желудочно-кишечного тракта доброкачественного характера. Полипы в кишечнике могут кровоточить. При этом следует помнить, что полипы имеют склонность к перерождению в злокачественную опухоль. В любом случае наличие крови в кале – это повод пройти более глубокую диагностику, сдать анализы на выявление рака.
Фекалии также собирают в стерильную емкость утром.
Какой анализ крови показывает онкологию
Многие пациенты убеждены, что определить рак можно по анализу крови. На самом деле существует несколько видов этой диагностической процедуры, начиная с общего анализа и заканчивая анализом на онкомаркеры. Различают следующие виды диагностики рака по анализу крови с разной степенью информативности:
- общий анализ;
- биохимический анализ;
- анализ на сгусток крови;
- иммунологический анализ крови (онкомаркеры).
Даже если онкологическое заболевание еще не проявило себя болезненными симптомами, в организме уже происходят негативные изменения, которые можно зарегистрировать с помощью анализа крови. Когда злокачественная опухоль растет, она разрушает здоровые клетки, служащие для роста организма, и выделяет токсические вещества. Эти изменения заметны даже при общем анализе крови, но могут быть и признаком десятков заболеваний, не связанных с раком.

Наиболее информативным является анализ на онкомаркеры – специфические вещества, выделяющиеся в кровь в результате жизнедеятельности опухолевых клеток. Однако, учитывая, что онкомаркеры существуют в организме любого человека, и их количество увеличивается при воспалении, этот анализ не доказывает на 100% наличие рака. Это просто становится поводом сдать более достоверные анализы для определения онкологии.
Покажет ли рак общий анализ крови
Этот анализ не дает полной информации о наличии опухоли в организме. Однако это один из основных тестов, помогающих выявить рак на ранней стадии, когда он еще не проявляет симптомов. Поэтому, если вы решаете, какие анализы сдать для проверки на рак, начинать нужно с этого.
О злокачественных процессах в организме могут свидетельствовать следующие изменения в структуре крови:
- снижение количества лимфоцитов;
- увеличение или уменьшение количества лейкоцитов;
- снижение гемоглобина;
- низкие тромбоциты;
- повышенная скорость оседания эритроцитов (СОЭ);
- увеличение количества нейтрофилов;
- наличие незрелых клеток крови.
Если больной при наличии одного или нескольких из перечисленных симптомов испытывает слабость, быстро утомляется, теряет аппетит и вес, необходимо пройти более детальное обследование.
Кровь берут натощак или не менее чем через 4 часа после еды. Забор осуществляется из пальца.
Кому и как часто необходимо проверяться на онкологию?
Всем, кто неравнодушен к своему здоровью, следует пройти профилактический осмотр. Но в первую очередь о скрининге должны задуматься пациенты следующих категорий:
- Имеет наследственную предрасположенность к онкологии.
- наличие на теле доброкачественных опухолей и подозрительных родинок.
- Злоупотребление алкоголем, курение и любые токсические вещества.
- Любители полуфабрикатов, жирного, жареного, копченого или приготовленного на открытом огне.
- Живет в экологически неблагоприятных районах.
- Работа в опасной отрасли.
- Больные ВИЧ-инфекцией.
Обследование полезно и тем пациентам, у которых обнаружены один или несколько первых признаков онкологии:
- Необычные уплотнения на корпусе.
- Увеличенные лимфатические узлы.
- Внезапная необъяснимая потеря веса.
- Отсутствие аппетита.
- повышенное потоотделение.
- Общая слабость или дискомфорт.
- Быстрая утомляемость.
- Нарушенный иммунитет.
С мая 2019 года все желающие могут бесплатно проходить диспансеризацию один раз в год.
Биохимический анализ крови
Метод выявляет аномалии, которые могут быть признаками рака. Следует помнить, что такие же изменения характерны для многих неонкологических заболеваний, поэтому однозначно интерпретировать результаты невозможно.
Врач анализирует следующие показатели:
- Общий белок. Раковые клетки питаются белком, и если у больного отсутствует аппетит, объем значительно уменьшается. При некоторых формах рака количество белка, наоборот, увеличивается.
- Мочевина, креатинин. Их увеличение является признаком плохой работы почек или интоксикации, при которой белок в организме активно расщепляется.
- Сахар. Многие злокачественные опухоли (саркома, рак легких, печени, матки, молочной железы) сопровождаются признаками сахарного диабета с изменением уровня сахара в крови, так как организм плохо вырабатывает инсулин.
- Билирубин. Увеличение объема может быть симптомом злокачественного поражения печени.
- Ферменты АЛТ, АСТ. Увеличение объема свидетельствует о возможной опухоли печени.
- Щелочная фосфатаза. Еще один фермент, повышение которого может быть признаком злокачественных изменений костей и костной ткани, желчного пузыря, печени, яичников, матки.
- Холестерин. При значительном уменьшении объема возможно подозрение на рак печени или метастазы в этот орган.
Забор крови производят из вены. Вы должны отказаться от него на голодный желудок.
Преимущества клиники Sofia
- Опытные профессионалы. В Софийском центре в Москве диагностику проводят высококвалифицированные диагносты с опытом стажировок в известных зарубежных клиниках.
- Современное высокотехнологичное оборудование. До сих пор такие аппараты, как ПЭТ/КТ сканеры Gemini TF и MRI MAGNETOM Skyra, гамма-камера BrightView, имеются не во всех столичных клиниках. Только у нас есть полный спектр инновационных методов исследования.
- Новейшие методы диагностических исследований онкологических заболеваний, такие как сцинтиграфия, ОФЭКТ, ПЭТ/КТ.
- Высокая вероятность выздоровления при выявлении на ранней стадии. Новые методы выявления онкопатологий снижают количество рецидивов в 5-8 раз, обеспечивают до 99% вероятности излечения некоторых видов рака, повышают процент положительной динамики заболевания до 30 %.
- Процедурная безопасность. Все применяемые методы имеют минимальное радиационное воздействие, которое не наносит вреда даже при частом применении.

Хороший плохой скрининг

Как мы уже установили, целью любой программы скрининга является снижение смертности от того или иного заболевания и увеличение продолжительности жизни. Если скрининг не решает эту проблему, он не используется. При этом ожидаемая польза от расследований должна превышать их потенциальный вред.
Кроме того, как отмечает Антон Барчук, скрининг на уровне системы здравоохранения не работает, если для него не разработана организованная программа. Основными критериями такой программы являются:
- наличие реестра лиц, из которых могут быть отобраны участники программы проверки;
- организация индивидуальных приглашений на экзамены;
- наличие протоколов программы скрининга;
- скрининг системы контроля качества и аудита.
Другими словами, если нет организованной программы скрининга, в лучшем случае она будет бесполезной, а в худшем — вредной. Организация скрининга на государственном уровне сложный и комплексный процесс, требующий больших человеческих и финансовых ресурсов. Но насколько это рентабельно?
«Когда программа скрининга реализуется на уровне населения, подсчитывается сумма спасенных жизней и сколько денег тратится на это в год. Такая практика существует во многих странах, и некоторые программы скрининга, запущенные с учетом таких расчетов, на самом деле являются экономически эффективными. Они не превышают порог, чтобы потратить на них. Но надо понимать, что задача скрининга не в том, чтобы сэкономить на системе здравоохранения. И мы сознательно инвестируем в это, чтобы сохранить тысячи лет жизни людей.
Это можно сравнить со страховкой — когда вкладываешь определенную сумму в надежде, что рано или поздно она поможет предотвратить большую проблему для небольшого числа людей. Произойдет это или нет в каждом отдельном случае, скорее всего, нет, но на популяционном уровне это работает, поясняет Антон Барчук.
Например, Всемирная организация здравоохранения (ВОЗ) четко регламентирует порядок принятия решений о реализации программы скрининга. В документе также объясняется, как соотносятся вред и польза от скрининга и как эти отношения могут меняться в зависимости от возможностей страны. Подробнее о пользе и вреде скрининговых обследований читайте в следующей главе.
Вот несколько примеров рабочих программ скрининга:
Скрининг рака шейки матки (РШМ) в Финляндии. Программа распространяется на женщин от 30 до 60 лет (возраст зависит от муниципалитета, в некоторых пределах могут быть шире – 25-65): по достижении возраста начала скрининга им в индивидуальном порядке предлагается зарегистрироваться в лаборатории для Пап-теста тест (а теперь и тест на вирус папилломы человека).
В течение месяца после взятия материала на исследование женщина получает по почте письмо с результатами анализов, и если врачи обнаружили какие-либо патологии, ее приглашают на дополнительное обследование. На сегодняшний день программой охвачено более 70% женской части населения Финляндии.
Скрининг рака молочной железы в Нидерландах. Как и в случае с Финляндией, эта программа охватывает более 70% женщин. Раз в два года они получают приглашение пройти маммографию, и каждое действие врача-рентгенолога и диагноста тщательно анализируется, чтобы увидеть, насколько все было сделано правильно.
Скрининг рака толстой кишки в Словении. Людей также индивидуально приглашают пройти тест на скрытую кровь в кале, и если тест положительный, пациентов просят пройти колоноскопию, чтобы исключить заболевание.
Диагностические методы, применяемые в онкологии
Первичная диагностика в онкологии обычно состоит из двух аспектов:
- Визуальный осмотр кожных покровов, доступных слизистых оболочек;
- Пальпация.
В первую очередь необходима визуальная диагностика. Врач проводит визуальный осмотр кожи и доступных слизистых оболочек. Это важная часть диагностического процесса, так как ряд опухолей расположен в областях, которые можно оценить визуально. Например, меланома кожи и другие виды рака кожи. Врач также может пальпаторно обнаружить увеличенные лимфатические узлы и некоторые опухоли мягких тканей.
Для правильной диагностики и стадирования опухолевого процесса часто требуется комплекс исследований. Методы диагностики в онкологии делятся на лучевые, эндоскопические и морфологические.
Лучевые методы
К лучевым методам относятся рентгенологические исследования (рентгенография, маммография), КТ, МРТ, УЗИ, радиоизотопные исследования (ПЭТ-КТ, сцинтиграфия костей).
Задания с лучевыми методами диагностики:
- выявление первичной опухоли;
- оценка локального распространения процесса (определение отношения опухоли к окружающим тканям, наличия прорастания в какие-либо крупные сосуды, наличия периневральной инвазии – прикрепления опухолевых клеток к близлежащим нервным стволам);
- выявление регионарных и отдаленных метастазов;
- биопсия под контролем лучевых методов;
- оценка результатов лечения.
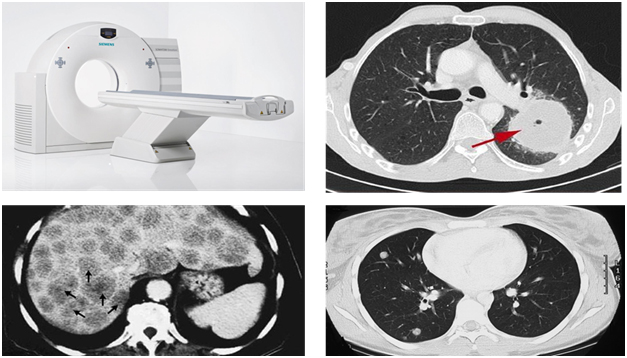
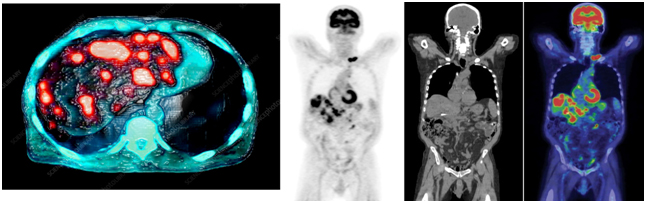
Компьютерная томография
Компьютерная томография часто используется для визуализации неполых, т.е паренхиматозных, органов. На изображении ниже (изображения компьютерной томографии) вы можете видеть большое первичное поражение легкого, вторичное метастатическое поражение печени.
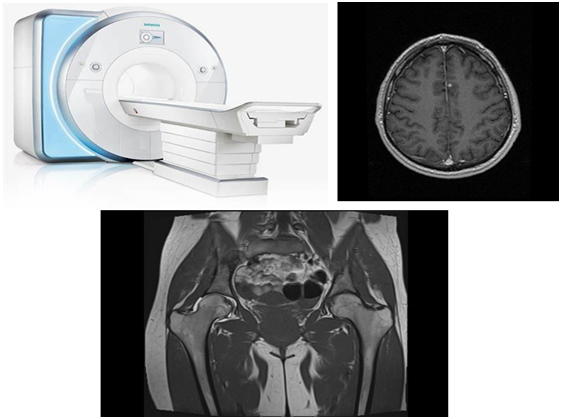
Магнитно-резонансная томография
Магнитно-резонансная томография чаще всего используется для выявления каких-либо изменений при исследовании головного мозга и малого таза. Кроме того, врачи учитывают не только сам онкологический процесс, но и все возможные сопутствующие заболевания, если они визуализируются.
Позитронно-эмиссионная томография
Особенностью исследования позитронно-эмиссионной томографии (совмещенной с компьютерной томографией) является то, что в этом случае используются радиофармпрепараты, например радиоактивная глюкоза, которую вводят в организм перед исследованием.
Помимо размера опухоли, с помощью ПЭТ-КТ можно оценить метаболическую активность (т е степень накопления радиофармпрепарата в опухоли) как первичных, так и вторичных поражений.
Остеосцинтиграфия
Сцинтиграфия костей — метод радионуклидной лучевой диагностики, позволяющий оценить специфическое поражение кости, развивающееся на фоне злокачественного процесса.
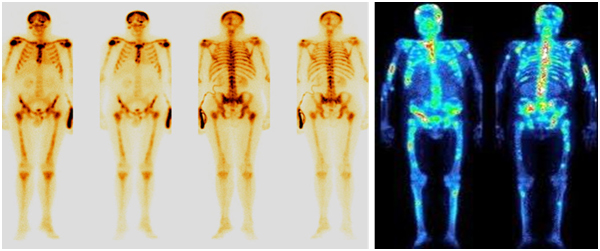
Поэтому возникает необходимость в лучевых методах исследования как до начала лечения для диагностики и оценки распространения опухолевого процесса, так и в процессе лечения для наблюдения за изменениями опухолевой массы.
Эндоскопические методы
Эндоскопические методы являются ведущими для ранней диагностики злокачественных опухолей, поражающих слизистую оболочку полых органов. Они относительно просты, безопасны и очень информативны.
Эти методы диагностики позволяют не только обнаружить злокачественное образование, но и выявить предраковые фоновые заболевания в полых органах, которые в свою очередь могут привести к злокачественной трансформации. При выполнении эндоскопических методов диагностики часто производят забор биоматериала, то есть производят биопсию подозрительных участков и тканей для последующего морфологического исследования.
К эндоскопическим методам относятся гастроскопия, колоноскопия, цистоскопия, бронхоскопия.
Задачи при эндоскопических методах:
- диагностика начальных форм онкологических заболеваний;
- поиск и выявление предраковых изменений слизистой оболочки полых органов;
- дифференциальная диагностика доброкачественных и злокачественных изменений;
- определение формы роста злокачественной опухоли и уточнение локального возникновения опухолевого процесса;
- оценка эффективности хирургического, лучевого или медикаментозного лечения.
Морфологические методы
В онкологии диагноз ставится только на основании морфологической верификации обнаруженного новообразования. Для того, чтобы иметь возможность полноценно поставить диагноз, на основе комплексного подхода необходимо получить материал, т.е клетки ткани пораженного органа. Получение образца ткани для дальнейшего исследования осуществляется с помощью биопсии.
Биопсия может быть:
- тонкоигольная биопсия;
- трепанобиопсия;
- эксцизионная биопсия;
- инцизионная биопсия.
Целью некоторых из этих вариантов биопсии является получение материала для последующего проведения морфологических методов исследования.
С помощью морфологических методов определяют тканевую принадлежность опухоли, чтобы понять ее гистотип (гистологическую структуру опухолевой ткани и ее характеристики). При диагностике учитывают особенности атипичных клеток, оценивают также поля некрозов, кровоточивости, определяют форму и количество питающих сосудов.
Необходимость морфологической дифференциации и диагностики является основополагающей в онкологии. Морфологические методы можно разделить на гистологические и иммуногистохимические исследования.
В ряде случаев для выбора эффективного лечения или детального понимания диагноза необходимо проведение комплекса иммуногистохимических исследований, так как наличие определенных маркеров позволяет определить наиболее эффективную тактику медикаментозного лечения больного.
Наиболее часто идентифицируемыми иммуногистохимическими маркерами являются:
- ER (рецептор эстрогена);
- PR (рецептор прогестерона);
- Her2/neu (рецептор эпидермального фактора роста);
- Ki67 (индекс пролиферативной активности, может определяться при всех видах опухолей. Определяет скорость роста опухоли, риск метастазирования и ответ на терапию);
- PD-L1 (трансмембранный белок, лиганд рецептора PD-1, связывается с PD-1 на цитотоксических лимфоцитах и блокирует их цитотоксическую активность).
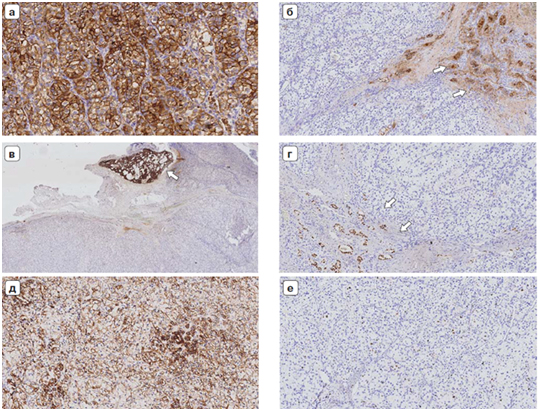
Кто и зачем проводит молекулярно-генетические исследования:
- больным с установленными онкологическими диагнозами подобрать наиболее оптимальную и эффективную терапию (например, определяется такой параметр, как микросателлитная нестабильность – он характеризует генетическую изменчивость многих опухолей. Его определяют для назначения иммуноонкологических препаратов);
- здоровым людям с наследственным анамнезом для определения наличия онкологической предрасположенности (например, рекомендуется определять мутацию BRCA у молодых здоровых девушек, чьи кровные родственники – мать, бабушка – имели злокачественные опухоли молочной железы).
Биология опухоли может быть разной даже при одном и том же типе рака. Таргетная терапия подбирается индивидуально, в зависимости от молекулярно-генетических особенностей выявленной опухоли. Здесь необходимы молекулярно-генетические маркеры, чтобы детально различить опухоль и найти точку приложения таргетной терапии. Вот лишь несколько мутаций, которые могут встречаться при различных злокачественных новообразованиях: BRAF, EGFR, c-kit, KRAS, NRAS, ALK, ROS1, MET. При наличии каждого из них используются определенные таргетные препараты, способные эффективно лечить конкретное заболевание.
Правильный диагноз – залог эффективного лечения рака. Если врач говорит пациенту, что необходимо сделать какие-то дополнительные исследования или что необходима определенная иммуногистохимическая панель, необходимо следовать рекомендациям специалиста. Так онколог сможет более детально подойти к вопросу лечения.
Для индивидуализации лечения необходим весь диагностический поиск, оценка течения процесса, уточнение гистологических и иммуногистохимических показателей.
В настоящее время существуют широкие возможности возможного лечения – хирургическое вмешательство, лучевая терапия, различные варианты медикаментозного лечения. Чем больше врач знает о течении и особенностях вашего заболевания, тем больше у него возможностей и шансов бороться с раком.
Анализы на свертываемость крови
При онкологических заболеваниях тромбы становятся выше, и тромбы могут образовываться в крупных и мелких сосудах (вплоть до капилляров). Если результаты анализа покажут эти отклонения, потребуется дальнейшее обследование на онкологию.
Кровь для этого анализа также берется из вены.
Иммунологический анализ крови: онкомаркеры
Если говорить о том, какие анализы показывают онкологию, то это обследование достаточно информативно и позволяет определить наличие рака. Он также используется для выявления рецидива после лечения.
Онкомаркеры представляют собой особые типы белков, ферментов или продуктов распада белков. Они выделяются либо тканью злокачественного новообразования, либо здоровой тканью в ответ на раковые клетки. Сейчас научно доказано существование более 200 их видов.
В небольшом количестве присутствуют онкомаркеры в организме здорового человека, их объем увеличивается умеренно, например, при простуде, а также у женщин при беременности, у мужчин при аденоме предстательной железы. Однако для некоторых опухолей характерно появление в большом объеме отдельных специфических видов. Например, онкомаркеры СЕА и СА-15-3 могут сигнализировать о раке молочной железы, а СА 125 и НЕ-4 могут сигнализировать о раке яичников. Для достижения максимально объективного результата рекомендуется сдать анализ на несколько онкомаркеров.
По повышению уровня того или иного онкомаркера можно определить, какой орган или система поражена опухолью. Этот анализ также способен показать, что человек подвержен риску развития рака. Например, у мужчин повышение онкомаркера ПСА становится предвестником рака предстательной железы.
Иммунологический анализ сдается натощак, кровь берется из вены. Онкомаркеры также определяются в анализе мочи.
Цитологическое исследование
Это наиболее информативный вид лабораторного исследования, который точно определяет наличие или отсутствие злокачественных клеток.
Анализ заключается в взятии небольшого кусочка ткани, где есть подозрение на наличие раковой опухоли, с дальнейшим исследованием под микроскопом. Современные эндоскопические технологии позволяют взять биоматериал из любого органа – кожи, печени, легких, костного мозга, лимфатических узлов.
Цитология изучает клеточную структуру и функции. Клетки раковой опухоли значительно отличаются от клеток здоровой ткани, поэтому при лабораторном исследовании можно точно определить злокачественность новообразования.
Для цитологического исследования используют следующие биоматериалы:
- отпечатки с кожи, слизистых оболочек;
- жидкости в виде мочи, мокроты;
- мазки с внутренних органов, полученные при эндоскопии;
- образцы тканей, взятые путем пункции тонкой иглой.
Этот метод диагностики используется для профилактических осмотров, уточнения диагноза, планирования и наблюдения за лечением, выявления рецидивов. Это просто, безопасно для пациента, а результаты достигаются в течение суток.
Инструментальная диагностика
При подозрении на рак или выявлении злокачественного новообразования больному необходимо пройти более детальное обследование для определения локализации опухоли, ее объема, степени поражения других органов и систем (наличие метастазов), а также разработать эффективную программа лечения. Для этого используется комплекс инструментальных обследований. Включает в себя различные виды диагностики – в зависимости от подозрения на то или иное заболевание.
Современные клиники предлагают следующие виды инструментальных обследований:
- магнитно-резонансная томография (с контрастным веществом или без него);
- компьютерная томография (с применением и без использования контрастного рентгеновского препарата);
- обзорная рентгенография в прямой и боковой проекциях;
- контрастная рентгенография (ирригография, гистеросальпингография);
- ультразвуковое исследование с допплерографией;
- эндоскопическое исследование (фиброгастроскопия, колоноскопия, бронхоскопия);
- радионуклидная диагностика (сцинтиграфия и позитронно-эмиссионная томография в сочетании с компьютерной томографией).
Данные виды обследований позволяют с высокой точностью определять онкологические заболевания.
Первые признаки онкологических заболеваний органов
Любая дополнительная информация о способах выявления рака не должна восприниматься как обязательный критерий наличия онкологии. Некоторые из этих симптомов сами по себе не указывают на наличие в организме доброкачественной или злокачественной опухоли. Однако эти признаки должны вызывать настороженность при последующем обращении к врачу – только квалифицированный медицинский специалист после тщательного осмотра и ряда анализов может указать на наличие или отсутствие онкологического заболевания.
Проблемы с мочеиспусканием – с возрастом появляются у многих мужчин и женщин. Эти проблемы включают в себя:
- Частое мочеиспускание, особенно ночью
- Внезапное желание сходить в туалет
- Слабое мочеиспускание, которое длится дольше, чем обычно
- Ощущение жжения во время мочеиспускания
- Подтекание мочи при кашле, чихании, смехе, напряжении мышц живота и т д.
Эти симптомы могут быть вызваны гиперплазией или раком предстательной железы у мужчин, слабостью мышечного сфинктера уретры у женщин, инфекциями, передающимися половым путем у представителей обоих полов и т д. В любом случае следует немедленно обратиться к врачу.
Кровь в моче или стуле является одним из признаков рака мочевого пузыря, почек или толстой кишки. Однако кровь может возникать и при мочеполовой инфекции или геморрое. В любом случае такое состояние не является нормальным, поэтому следует записаться на прием к врачу: урологу, хирургу или терапевту.
Изменения кожи. Обратите особое внимание на родинки и другие дефекты. Изменение цвета, размера или формы родинки – повод обратиться к врачу. Вы также должны знать о необъяснимом потемнении или осветлении любого участка кожи. Ваш врач может назначить биопсию, то есть удаление небольшого кусочка подозрительной области для исследования на наличие рака под микроскопом.
Увеличение и/или болезненность лимфатических узлов – может быть реакцией на простуду или на воспалительный процесс в лимфатических узлах, так называемый лимфаденит. Но в некоторых случаях увеличение лимфатических узлов указывает на онкологическое заболевание, поэтому нужно без промедления посетить врача.
Нарушение голоса и/или глотания может быть признаком рака гортани, которому особенно подвержены активные курильщики. Для диагностики врач может назначить рентгеноскопию с барием, компьютерную или магнитно-резонансную томографию и другие процедуры.
Изжога является неспецифическим симптомом, который сам по себе не свидетельствует о наличии злокачественной опухоли. Однако прогрессирующая изжога может возникать при раке пищевода, желудка или ротоглотки.
Изменения слизистой оболочки полости рта – особенно тщательно следует обследовать полость рта активным курильщикам. Наличие белых, красноватых или сероватых бляшек на слизистой оболочке может быть признаком онкологического заболевания и является поводом для обращения к врачу.
Внезапная потеря веса – злокачественным раковым клеткам для деления требуется много энергии, которую они берут с пищей, поступающей в организм. Поэтому значительное количество питательных веществ не доходит до нужных органов и тканей, и человек быстро начинает терять вес. Если фиксируется необоснованное снижение массы тела, это может свидетельствовать о раке внутренних органов. Поэтому необходимо как можно скорее записаться на прием к врачу.
Лихорадка. В большинстве случаев повышение температуры тела и лихорадка свидетельствует о том, что организм борется с инфекцией. А вот лихорадка, которая постоянна или возникает регулярно без видимых причин, может указывать на рак крови.
Изменения груди – если грудь женщины изменилась по структуре или форме, либо в молочных железах стали прощупываться узловатые или другие образования, это повод обратиться к врачу-специалисту. Ваш врач может назначить маммографию, рентген, который может помочь обнаружить рак молочной железы. Сегодня женщин во всем мире учат регулярному самообследованию молочных желез, что является важным методом ранней диагностики злокачественных новообразований. Но в 2017 году в Европе было зарегистрировано 2470 случаев рака молочной железы у мужчин, поэтому им также следует быть осторожными и регулярно осматривать свою грудь на наличие изменений.
Боль – при увеличении размеров опухоли она начинает давить на окружающие структуры: мышцы, сосудистые пучки, нервные волокна, соединительнотканную капсулу органов и др. это может вызывать боль, которая сама по себе не свидетельствует о наличии рак, но является поводом для обращения к врачу.